LES INTOXICATIONS VEGETALES
Le cheval est une espèce généralement peu sujette aux intoxications de par son mode d’alimentation sélective. Quel que soit la race, il semble que les animaux jeunes soient les plus touchés. La majorité des intoxications se fait par ingestion.
Principales plantes à l’origine d’intoxication chez le cheval et leurs conséquences cliniques :
– Datura : dans le foin ou l’ensilage. Signes neurologiques, coliques, mort.
– Sénéçon : atteinte hépatique. Dans le foin ou ingéré lorsqu’il y a un manque de nourriture.
– If : plante d’ornement. Alcaloïde cardiotoxique. Mort en moins de 24h.
– Laurier rose : plante d’ornement. Glycosides cardiaques.
– Chêne, gland : assez rare. Signes 7 jours après ingestion massive (glands notamment).
– Robinier faux acacia : chevaux très sensibles par rapport aux autres espèces. Signes digestifs et neurologiques.
– Plantes du genre Allium (oignon, échalote, poireau…) : toxique pour de nombreuses espèces, dont le cheval. Anémie hémolytique et formation de corps de Heinz.
– Fougère aigle : déficit en thiamine (inactivation de la thiaminase) suite à la consommation chronique de la fougère (1-2 mois). Troubles neurologiques.
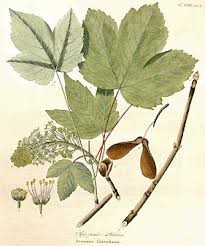
– Samares d’érables sycomores : myopathie atypique
La myopathie atypique (ou myoglobinurie atypique)
Espèce : tous les équidés (chevaux de trait, de selle, ânes, zèbres… )
Période à risque : automne et printemps
Plante incriminée : genre Acer, espèce Acer pseudoplatanus (en France) ou érable sycomore
Toxique : le Méthylencyclopropyl acetic acid-coA (MCPA) = métabolite de l’hypoglycine A présente dans les graines, jeunes plants et fruits (samares)
Organe touché : dégénérescence sévère des muscles posturaux, respiratoires et du myocarde.
Signes cliniques : émission d’urines foncées, muqueuses congestives, faiblesse généralisée, raideurs et cheval couché sur le flanc. Certains chevaux ne présentent aucun signe clinique.
Diagnostic : signes cliniques et mesure des enzymes musculaires CPK. Dosage de la concentration sérique en hypoglycine A (ne donne pas de valeur pronostic), recherches sur la MPCA-carnitine en cours.
Cas clinique : myopathie atypique
Ce poney shetland hongre de 4.5 ans, vit au pré où la présence d’un érable sycomore a été constatée. Il a été reçu le 13/12/2017 pour raideur locomotrice et abattement marqué d’apparition aiguë.
A l’examen clinique, la surface du corps est trempée. Il présente un abattement marqué, une démarche raide, les muqueuses légèrement congestives, une tachycardie à 56 bpm, de la myoglobinurie (la myoglobine est le dérivé musculaire de l’hémoglobine sanguine, les urines sont donc rouges, comme s’il y avait du sang)
Les analyses sanguines montrent des lactates très augmentés (13.2 mmol/) et des paramètres musculaires très élevés (CK : 140 000 UI/L, ASAT indosables et non dilués pour dosage)
Le poney a été placé en soins intensifs et a reçu des perfusions à haut débit (5ml/kg/h). Afin d’éviter l’absorption d’autres toxiques de samares qui pourraient encore se trouver dans le système digestifs, du charbon lui est administré par sondage naso-gastrique.
Il reçoit également du glucose, des anti-inflammatoires, des tranquillisants ayant en plus un effet vasodilatateur et myorelaxant, des vitamines B et E et L-carnitine.
En terme d’alimentation, il est nourrit au foin à volonté, de granulés et de carottes pour favoriser un apport énergétique nécessaire à son rétablissement.
Il est resté en décubitus latéral durant la première nuit d’hospitalisation, présentant de la polypnée (augmentation de l’amplitude et de la fréquence respiratoire), de la tachycardie entre 60 et 80 bpm et de la myoglobinurie (urine foncée). Il s’est levé tout seul au bout de 4h et s’est couché à plusieurs reprises dans la journée en finissant toujours par se relever.
Le deuxième jour, il est plus souvent debout ou en décubitus sternal que la veille. L’urine devient claire et les enzymes musculaires commencent à diminuer.
A partir du 3e jour, et jusqu’à son départ au bout de 10 jours, son état ne cesse de s’améliorer.
La propriétaire ayant un deuxième poney dans le même pré a été invitée à réaliser un dosage des enzymes musculaires sur ce dernier pendant 8 jours.
Les séneçons
Période à risque : été (83%)
Plante incriminée en France :
– Séneçon de Jacob : partout, très commun
– Séneçon du Cap : espèce d’Afrique du Sud (Sud de la France)
Toxique : métabolites toxiques d’alcaloïdes pyrrolizidiniques
Organe touché : foie
Doses toxiques :
– Intoxication : 50 à 100g de Séneçon / jour pendant 6 à 8 semaines
– Dose létale : 300g / jour pendant 50 jours.
Signes cliniques : longue phase sans signe clinique . Signes généraux : léthargie (très fréquent), anorexie (fréquent), amaigrissement chronique, coliques récidivantes, ictère, photosensibilisation. Signes nerveux centraux (stade terminal) : ataxie (fréquent), poussée au mur, amaurose.
Diagnostic : clinique, biochimie et échographie non spécifiques (signes de lésion hépatique). Examen de certitude : biopsie hépatique (mégalocytose, hyperplasie biliaire, cirrhose péricellulaire)
Pronostic
Sombre si valeurs biochimiques très élevées
Acides bilaires > 50 µmol/L → euthanasie
Sportif : mauvais, intolérance à l’effort
Diagnostic différentiel : autres causes d’insuffisance hépatique chronique : toxiques, hyperlipémie, abcès hépatique, cholangiohépatite, néoplasie…
Les glands
Espèces : tous les équidés, bovins. Les porcs seraient résistants
Période à risque : automne
Toxique : haute concentration en tannins métabolisés en pyrogallol et acide gallique
Organes touchés : tube digestif, reins. Effet hépatotoxique mitigé.
Signes cliniques :
– Inappétence et abattement aigu rapidement suivi de diarrhée (+/-hémorragique)
– Colique sévère ne répondant pas à l’analgésie
– Dans tous les cas : douleur +++
– Diarrhée à l’admission ou dans les 24h suivantes
Diagnostic : diagnostic de certitude ante mortem difficile
– Présence de 3 sur 4 des critères suivants (exposition aux glands dans les 7 jours, données analytiques suggérant une atteinte alimentaire ou rénale, cosses dans les fèces ou tractus gastro-intestinal, données nécropsiques et histopathologiques concordant avec l’intoxication)
– Bilan sanguin : hypovolémie, hypoprotéinémie, acidose métabolique, hypocalcémie et hypomagnésémie
Robinier faux acacia (Robinia pseudoacacia)
Espèces : tous les équidés
Période à risque : automne
Plante incriminée : robinia pseudoacacia (ne pas confondre avec G.officinalis)
Toxique : la robine, présente dans l’écorce +++ mais aussi dans toute la plante (piquets de clôture). Mitogène, paralyse le système nerveux, agglutine les globules rouges
Organes touchés : tractus digestif, foie et reins
Signes cliniques :
– Signes dès 0.04% du PV (200g pour 500 kg de PV)
– Quelques heures
– Colique, diarrhée liquide profuse.
– Pouls irrégulier et faible, muqueuses pâles.
– Parfois hyperexcitabilité, faiblesse, paralysie des membres postérieurs, anorexie, salivation et sudation abondantes, tachycardie, dyspnée et fourbure
Cas clinique d’intoxication au robinier
U., hongre selle français de 8 ans, est référé à la clinique pour un syndrome abdominal aigu ne rétrocédant pas au traitement classique, évoluant depuis la veille. Le lendemain, il présente à nouveau des signes de coliques. Un traitement à base de Calmagine (40mL) et Finadyne (15mL) n’apporte aucune amélioration. Le cheval présente une douleur très importante et montre des signes d’ataxie. Ses examens révèlent une tachycardie (50 bpm) et des bruits digestifs absents. L’état du cheval de permet pas d’examen plus approfondi.
A l’examen clinique, le cheval est très abattu, présentant des signes de douleur et de l’ataxie. La surface du corps est mouillée et U. présente plusieurs escarres sur la tête et sur les hanches. Les muqueuses sont violettes, avec un TRC de 5s. La fréquence cardiaque est de 52 bpm. Les bruits digestifs sont fortement diminués. La palpation transrectale, le sondage naso-gastrique et l’échographie abdominale ne révèlent pas d’anomalie. Les analyses sanguines révèlent une déshydratation, une hyperlactatémie (10,7 mmol/L), une hyperbilirubinémie, une hypercréatininémie (2,40 mg/dL) et des désordres électrolytiques. La paracentèse montre un taux de lactates dans le liquide péritonéal de 8mmol/L, les PT sont à 20g/L
Un cathéter est mis en place dans la veine jugulaire droite, le cheval reçoit en urgence des perfusions (4 flacons de NacL hypertonique, 20L de Ringer Lactates, 500 mL de Calcifort).
Au cours de l’après-midi, l’état d’U. s’améliore. Face à ces signes neurologiques et la douleur importante et fluctuante, une intoxication au Robinier est suspectée. La suspicion est fortement renforcée lorsque la propriétaire rapporte la présence de robinier rongé dans le pré.
Il reçoit du charbon par sondage naso-gastrique, puis il est transféré en box de soins intensifs avec des perfusions de Ringer Lactate complémentées en lidocaïne. Une perfusion de DMSO est également mise en place.
Bilan des investigations : cheval présentant des signes de douleur importante et des signes neurologiques causés par une intoxication au robinier.
Suivi hospitalier : pendant 4 jours, l’état de U. est inconstant. Le transit digestif reprend mais la douleur réapparaît par moment malgré l’analgésie mise en place (morphine kétamine). Malgré du nursing adapté, U. finira par décéder au cours de l’hospitalisation.
A retenir :
Les traitements sont essentiellement symptomatiques (fluidothérapie, charbon activé, anti-inflammatoires et antibiotiques si nécessaire, support des organes touchés). Une prise en charge rapide nécessiterait un lavage gastrique dans les heures suivant l’ingestion du toxique mais les signes cliniques apparaissant souvent tardivement il est difficile de pouvoir le pratiquer. Il est donc essentiel de jouer sur la prévention des intoxications en surveillant la présence de ces végétaux dans les pâtures.
Leave a reply